آزمایش ژنتیک سرطان
در سالهای اخیر آگاهی درباره سرطان و نقش ژنتیک در شکلگیری و پیشگیری از آن بهطور چشمگیری افزایش یافته است. بسیاری از افراد هنوز نمیدانند که تغییرات کوچک در DNA میتواند زمینهساز رشد غیرعادی سلولها و ایجاد نئوپلازی شود؛ تغییراتی که گاهی ارثی هستند و گاهی طی زندگی بهوجود میآیند. شناخت این عوامل و انجام آزمایشهای ژنتیکی مناسب میتواند به تشخیص زودتر، انتخاب درمان دقیقتر و حتی پیشگیری از برخی سرطانها کمک کند. این مقاله به زبان ساده توضیح میدهد نئوپلازی چیست، چه ارتباطی با سرطان دارد و چگونه تستهای ژنتیکی میتوانند یک ابزار حیاتی برای حفظ سلامت و مدیریت خطر باشند.
نئوپلازی و سرطان چیست؟
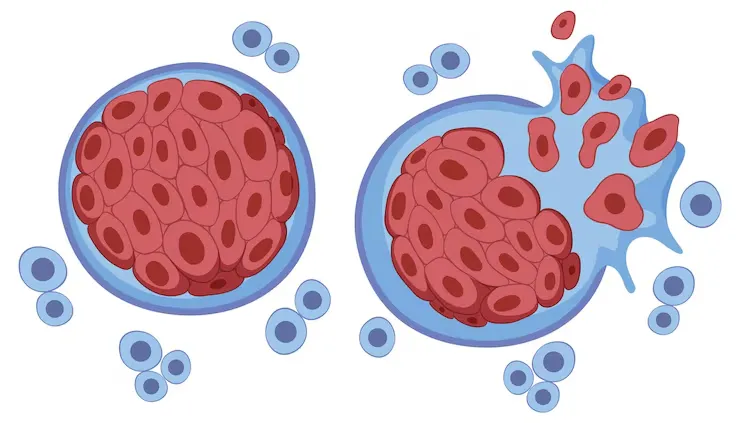
نئوپلازی به وضعیتی گفته میشود که در آن گروهی از سلولها دچار رشد غیرطبیعی و خارج از کنترل میشوند. این رشد میتواند خوشخیم باشد، یعنی محدود و بدون خطر جدی، یا بدخیم که همان سرطان است و قابلیت گسترش به بافتهای دیگر را دارد. در شرایط عادی، سلولها با نظم مشخصی تقسیم میشوند و بعد از مدتی از بین میروند؛ اما وقتی تغییراتی در DNA رخ میدهد، این نظم برهم میریزد و سلولها شروع به تکثیر بیوقفه میکنند. اگر این رشد غیرطبیعی به بافتهای اطراف نفوذ کند یا به قسمتهای دیگر بدن پخش شود، بیماری سرطان شکل میگیرد.
به زبان ساده:
هر نئوپلازی یک رشد غیرعادی است؛ اما فقط نوع بدخیم آن را سرطان مینامیم.
این شناخت پایهای به ما کمک میکند بفهمیم چرا بررسیهای ژنتیکی در تشخیص، پیشگیری و مدیریت سرطان اهمیت بسیار زیادی دارند.
چه اتفاقی در بدن میافتد که باعث ایجاد سرطان میشود؟
بدن ما از میلیاردها سلول تشکیل شده که دائماً تقسیم میشوند، ترمیم میکنند و در زمان مناسب از بین میروند. این فرایند کاملاً تحت کنترل ژنها انجام میشود. اما گاهی به دلایل مختلف، از جمله عوامل محیطی یا خطاهای طبیعی در تقسیم سلولی، تغییراتی در DNA ایجاد میشود. این تغییرات که «جهش» نام دارند، میتوانند دستورهای نادرست به سلول بدهند؛ دستورهایی مثل «بیشتر رشد کن» یا «حد و مرزی برای تقسیم نداشته باش». وقتی این جهشها در بخشهایی از DNA رخ دهند که رشد و مرگ سلول را کنترل میکنند، نظم طبیعی بدن بر هم میریزد و سلولهای غیرطبیعی شروع به تکثیر بیش از حد میکنند. اگر این رشد کنترلنشده ادامه یابد، نئوپلازی ایجاد میشود و چنانچه این سلولها توانایی تخریب بافتهای اطراف یا انتشار به اندامهای دیگر را پیدا کنند، سرطان شکل میگیرد.
به زبان ساده:
سرطان زمانی بهوجود میآید که سلولهایی با رفتار نادرست از کنترل بدن خارج میشوند و بدون توقف رشد میکنند.
نقش ژنتیک در بروز سرطان
ژنهای ما دستورالعملهایی هستند که نحوه فعالیت سلولها را مشخص میکنند. اگر در این دستورالعملها تغییری ایجاد شود، ممکن است سلولها رفتار غیرطبیعی پیدا کنند و زمینه برای رشد نئوپلازی یا سرطان فراهم شود. این تغییرات ژنتیکی میتوانند به دو صورت ایجاد شوند:
-
ارثی (از والدین منتقل میشود)
در این حالت، فرد از بدو تولد یک تغییر ژنتیکی در سلولهای بدن خود دارد. این تغییر ممکن است سالها خاموش بماند، اما خطر ابتلا به برخی سرطانها را افزایش میدهد. نمونههای شناختهشده این دسته شامل ژنهای BRCA1 و BRCA2 است که خطر سرطان پستان و تخمدان را بیشتر میکنند. -
غیرارثی (در طول زندگی ایجاد میشود)
بیشتر سرطانها نتیجه تغییرات ژنتیکی هستند که بهمرور زمان و تحت تأثیر عوامل محیطی مانند مصرف دخانیات، تابش اشعه، مواد شیمیایی یا حتی خطاهای طبیعی هنگام تقسیم سلول ایجاد میشوند. این نوع تغییرات قابلانتقال به نسل بعد نیستند.
شناخت این تفاوت به افراد کمک میکند اهمیت انجام آزمایشهای ژنتیکی، بهویژه در صورت وجود سابقه خانوادگی سرطان را بهتر درک کنند.
سرطانهای ارثی؛ چه زمانی ژنها مقصر سرطاناند؟
گاهی برخی افراد به دلیل داشتن یک تغییر ژنتیکی از بدو تولد، بیشتر از دیگران در معرض ابتلا به یک نوع خاص سرطان هستند. در این شرایط، ژنهایی که وظیفه کنترل رشد سلولها را دارند بهدرستی عمل نمیکنند و احتمال بروز نئوپلازی در طول زندگی فرد بالاتر میرود. به این دسته از بیماریها سرطانهای ارثی گفته میشود.
این سرطانها معمولاً در خانوادهها تکرار میشوند و ممکن است در سنین پایینتر از حالت معمول بروز کنند. نمونههای شناختهشده شامل:
-
سرطان پستان و تخمدان مرتبط با ژنهای BRCA1 و BRCA2
-
سرطان روده بزرگ در سندرم Lynch
-
برخی سرطانهای تیروئید و کلیوی
داشتن این تغییر ژنتیکی به معنی ابتلای قطعی به سرطان نیست، اما ریسک فرد را بهطور قابلتوجهی افزایش میدهد. به همین دلیل، افرادی که سابقه خانوادگی قوی دارند میتوانند با انجام آزمایشهای ژنتیکی، میزان خطر خود را مشخص کنند و از برنامههای پیشگیری یا تشخیص زودهنگام بهرهمند شوند.
مشاوره ژنتیکی سرطان
مشاوره ژنتیک سرطان فرصتی است برای درک دقیقتر ریسک فردی و خانوادگی ابتلا به سرطان — با بررسی سابقه پزشکی و ژنتیکی، مشاور ژنتیک کمک میکند تا بفهمید آیا احتمال ابتلای شما یا اعضای خانوادهتان به سرطان ارثی وجود دارد، چه آزمایشهایی برایتان مناسب است و در صورت نیاز چگونه با غربالگری زودهنگام یا اقدامات پیشگیرانه رفتار کنید. این فرایند نه فقط ارزیابی ریسک، بلکه راهنمایی در انتخاب تست مناسب، تفسیر نتایج و تصمیمگیری هوشمندانه برای سلامت آیندهی شماست، بنابراین اگر سابقه خانوادگی سرطان دارید یا نگران سلامتتان هستید، مشاوره ژنتیک میتواند گامی مهم و آگاهانه به سمت پیشگیری و مدیریت بهتر باشد.
آزمایشهای ژنتیکی مرتبط با سرطان
آزمایشهای ژنتیکی به پزشکان کمک میکنند مشخص کنند آیا یک فرد به دلیل تغییرات ژنتیکی خاص، در معرض خطر بالاتر سرطان قرار دارد یا خیر. این تستها همچنین میتوانند نوع جهشهای موجود در سلولهای تومور را مشخص کنند و به انتخاب بهترین درمان کمک کنند. مهمترین مزیت این آزمایشها، امکان تشخیص زودتر، پیشگیری هدفمند و انتخاب درمان دقیقتر است.
| نوع آزمایش | کاربرد اصلی | مناسب برای چه افرادی؟ |
|---|---|---|
| تستهای ارزیابی ریسک ارثی (مثل BRCA، Lynch) | مشخصکردن احتمال ابتلا به سرطان در آینده | افراد با سابقه خانوادگی قوی سرطان |
| آزمایشهای تشخیص جهش توموری (NGS، PCR) | بررسی جهشهای ایجادشده در سلولهای سرطانی | بیماران مبتلا به سرطان برای انتخاب درمان |
| آزمایشهای پیشبینیکننده پاسخ درمانی | تعیین اینکه کدام دارو بیشترین تأثیر را دارد | بیمارانی که قرار است درمان هدفمند دریافت کنند |
آزمایشهای ژنتیکی مهم در سرطان
۱. BRCA
-
بررسی جهش در ژنهای BRCA1 و BRCA2 که خطر ابتلا به سرطان پستان و تخمدان را افزایش میدهند.
-
مناسب افرادی که سابقه خانوادگی این سرطانها دارند.
-
به پزشکان کمک میکند برنامههای پیشگیری و پایش زودهنگام را تعیین کنند.
۲. Lynch
-
بررسی ژنهای مرتبط با سندرم Lynch که خطر سرطان روده بزرگ و سایر سرطانهای گوارشی را افزایش میدهند.
-
مناسب افرادی با سابقه خانوادگی قوی سرطان روده یا شروع زودرس بیماری.
-
نتایج به پزشک و بیمار کمک میکند اقدامات پیشگیرانه مناسب را انتخاب کنند.
۳. PCR
-
روش سریع و دقیق برای شناسایی یک یا چند جهش مشخص در ژنها.
-
کاربرد محدودتر نسبت به روشهای پیشرفتهتر، اما برای بررسی جهشهای شناختهشده مفید است.
۴. NGS (Next Generation Sequencing)
-
بررسی صدها یا هزاران ژن همزمان برای شناسایی هرگونه جهش مرتبط با سرطان.
-
امکان شناسایی انواع جهشها، حتی آنهایی که با روشهای سنتی قابل تشخیص نیستند.
-
کمک میکند پزشکان بهترین درمان هدفمند را انتخاب کنند و احتمال موفقیت درمان را افزایش دهد.
-
برای افرادی که میخواهند تصویر کامل و دقیقی از ریسک ژنتیکی خود داشته باشند، NGS بهترین گزینه است.
-
با NGS میتوان علاوه بر ارزیابی ریسک ارثی، اطلاعات ارزشمندی برای پیشگیری، پایش و تصمیمگیری درمانی شخصیسازیشده به دست آورد.
چرا انجام تستهای ژنتیکی در سرطان مهم است؟
تستهای ژنتیکی نقش مهمی در مدیریت سرطان دارند، زیرا به شناسایی خطر، تشخیص دقیقتر و انتخاب درمان مناسب کمک میکنند. این آزمایشها میتوانند مشخص کنند که آیا فرد در معرض ریسک ارثی یک سرطان خاص قرار دارد یا اینکه تومور او چه نوع جهشهایی دارد. نتیجه این تستها به پزشکان امکان میدهد درمان هدفمندتر، سریعتر و مؤثرتر را انتخاب کنند و در بسیاری از موارد، از درمانهای ناکارآمد یا غیرضروری جلوگیری میشود. برای افرادی با سابقه خانوادگی قوی نیز این تستها میتوانند فرصتی برای پیشگیری یا تشخیص زودهنگام فراهم کنند و در نهایت شانس کنترل بیماری را افزایش دهند.
جمعبندی
سرطان و نئوپلازی ناشی از رشد غیرطبیعی سلولها هستند و ژنتیک نقش مهمی در بروز، پیشگیری و درمان آنها دارد. در حالی که برخی سرطانها ارثی هستند و سابقه خانوادگی اهمیت دارد، بیشتر تغییرات ژنتیکی در طول زندگی ایجاد میشوند. آزمایشهای ژنتیکی مانند BRCA، Lynch، PCR و بهویژه NGS ابزارهای کلیدی برای شناسایی ریسک، تشخیص دقیق و انتخاب درمان هدفمند هستند. استفاده از این تستها همراه با مشاوره ژنتیک امکان تصمیمگیری هوشمندانه، پیشگیری یا تشخیص زودهنگام و مدیریت بهتر بیماری را فراهم میکند. در نهایت، انجام آزمایشها در مراکز معتبر، ترکیب علم و پیشگیری را برای حفظ سلامت و افزایش موفقیت درمان به بهترین شکل ممکن فراهم میکند.







بدون دیدگاه